“Bez precīzas diagnostikas nevar notikt neviena precīza un mūsdienīga ārstēšana,” saka medicīnas doktors, ķirurgs, flebologs, Dr.Mauriņaklīnikas vadītājs Uldis Mauriņš. “Šovasar esam uzsākuši laparoskopiskas trūču un žultspūšļa operācijas – tās ir divas biežākās ķirurģiskās operācijas, kuras veic dienas stacionāra apstākļos. Tāpēc ir likumsakarīgi paplašināt arī ultrasonogrāfijas izmeklējumu klāstu, galvenokārt domājot par saviem pacientiem, kuriem veicam šīs operācijas. Mēs bieži saskaramies ar to, ka pacienti ir saņēmuši formālu valsts apmaksātu izmeklējumu, kas nesniedz vajadzīgo informāciju. Tikai tad, ja strādājam kompleksā sistēmā, kur speciālists, kurš ārstē pacientu, sadarbojas ar izmeklējuma veicēju, mēs varam nonākt pie labākā rezultāta. Speciālists norāda, ko viņš vēlas uzzināt, lai tālāk kvalitatīvi ārstētu. Piemēram, žultspūšļa sieniņas biezumu, novietojumu attiecībā pret apkārtējiem orgāniem, žultsakmeņu lielumu, to esamību vai neesamību žultsvadā – šīs lietas diagnostikā parasti nepēta tik ļoti precīzi, ja nav plānota tālāka ārstēšana. Tikpat svarīgi ir detalizēti izvērtēt situāciju arī pirms trūces ķirurģiskas ārstēšanas. Savukārt cilvēkiem, kuriem ir aizdomas par žultsakmeņu slimību vai parādījušās trūces pazīmes, iesaku meklēt mediķu palīdzību laikus, jo tad varam veikt operāciju dienas stacionārā un ieplānot ārstēšanos tā, lai pacienta dzīves ritms netiktu izjaukts.”
Ultrasonogrāfija – droša un pārbaudīta
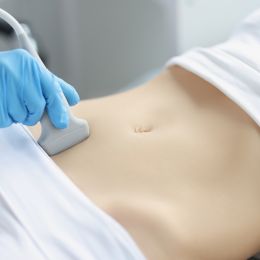
“Ultrasonogrāfija ir būtiska vizuālās diagnostikas metode,” stāsta Dr. Alvis Murāns, Dr. Mauriņa klīnikas radiologs diagnosts.“Tas ir drošs izmeklējums, jo netiek lietots jonizējošais starojums, no kā pacienti bieži vien baidās. Kā jau rāda nosaukums, attēlu iegūšanai izmanto ultraskaņu – augstas frekvences skaņu, un tai nav nekādas kaitīgas ietekmes uz veselību, izmeklējums turklāt ir nesāpīgs. Ultrasonogrāfiju var lietot visiem, tostarp grūtniecēm un bērniem; var regulāri veikt atkārtotas kontroles, ja tādas nepieciešamas. Metode ir izturējusi laika pārbaudi, medicīnā tā tiek izmantota jau vairākus gadu desmitus.”
Daļai pacientu ultraskaņas izmeklējumu nozīmē ģimenes ārsts vai kāds speciālists, daļa paši pēc savas iniciatīvas grib noskaidrot radušos sūdzību cēloni. Vēl citiem sūdzību nav, bet ir vēlme vienkārši pārbaudīt, vai viss kārtībā. Tas ir atbalstāmi, jo palīdz agrīni atklāt problēmas un sākt tās ārstēt, bet, ja problēmu nav – iegūt sirdsmieru. Sagatavošanās procedūrai ir vienkārša – vismaz 5-6stundas pirms tās nedrīkst ēst, bet vēlams pēc iespējas vairāk padzerties ūdeni. Izmeklējuma laikā ārsts izskaidro pacientam, vai atklātas kādas izmaiņas un par ko tās liecina, vai domātais sūdzību cēlonis izrādās pareizs vai arī problēma ir cita. “Komunikācija ir pats svarīgākais,” atzīst ārsts. “Pacients ne tikai saņem aprakstu, bet arī ieteikumus, pie kādiem speciālistiem vērsties, arī mūsu klīnikā piedāvājam vairāku specialitāšu ārstu konsultācijas. Piemēram, žultspūšļa patoloģijas un trūces gadījumā varam nosūtīt pie mūsu ķirurgiem uz konsultāciju un tālāku ārstēšanu.”
Ko ultrasonogrāfija atklāj
Šis izmeklējums ļauj izvērtēt dažādu orgānu un mīksto audu struktūru. “Mēs pārbaudām aknas, žultspūsli, aizkuņģa dziedzeri,liesu, nieres, urīnpūsli, prostatu; runājot par virspusējiem audiem – vairogdziedzeri, siekalu dziedzerus, varam apskatīt limfmezglus, arī izmeklēt trūces, šķidruma kolekcijas, abscesus – tātad diezgan plašu spektru. Izmeklējuma laikā, piemēram, varam pārbaudīt, vai ir nierakmeņi, vai nav traucēta urīna attece, vai žultspūslī ir polipi vai žultsakmeņi, vai ir iekaisums žultspūslī, aizkuņģa dziedzerī, nierēs vai urīnpūslī, varam ultrasonogrāfiski izvērtēt dažādus veidojumus,” saka A. Murāns.“Izmeklējuma kvalitāte ir atkarīga arī no ierīces, ar kuru to veic, un mūsu klīnikā ir viena no jaunākajām ierīcēm,ar kuras palīdzību iespējams iegūt precīzuinformāciju, izvērtējotgan orgānus, kas atrodas dziļāk, gan arī virspusējus audus. Ultrasonogrāfija ir izmeklēšanas sākumposms un bieži diagnozes noskaidrošanai ar to pietiek, bet ir arī tādas patoloģijas, kuras ir precizējamasar citām metodēm – tad izskaidrojam pacientiem, kādi papildu izmeklējumi viņiem nepieciešami, piemēram, datortomogrāfija vai magnētiskā rezonanse.”
Laparoskopiskās operācijas
Divas tipiskas problēmas, kuru laparoskopiska ārstēšana nesen uzsāktaDr.Mauriņa klīnikā, ir cirkšņa trūce un žultsakmeņu slimība. “Lai veiktu laparoskopisku operāciju, vēdera dobums tiek uzpildīts ar ogļskābo gāzi (oglekļa dioksīdu),tādējādi radot darba telpu, lai ievadītu minimāli invazīvos instrumentus,” skaidroDr. Ilmārs Tračums, pieredzējis ķirurgs, kurš savā nozarē strādā kopš 1994. gada. “Viens grieziens ir videokameras ievietošanai un pārējie trīs vai četri domāti darba instrumentu ievadei.Attēls no kameras tiek palielinātā veidā pārsūtīts uz monitoru un ķirurgs operē, skatoties ekrānā. Griezienu skaits atkarīgs no operācijas apjoma, trūču gadījumā tiek izveidoti trīs griezieni un žultspūšļa izņemšanai – četri, bet ir arī situācijas, kad jāveic papildu griezieni. Lielākais no tiem ir līdz 2 cm, pārējie 0,5 cm garumā. Salīdzinot ar konvencionālo operāciju, pacientam ir mazākas sāpes, mazāks diskomforts, vieglāka atlabšana un īsāks darbnespējas periods, viņš var ātrāk atgriezties savā ierastajā dzīvē, arī kosmētiskais efekts ir labāks. Pamostoties pēc operācijas, cilvēks ir miegains, nedaudz apātisks un jūt sāpes, tādēļ saņem atsāpināšanu. Mēs kontrolējam viņa stāvokli; pēc 4-6 stundām viņš jau ir samērā aktīvs, var staigāt, ēst, varbūt pat vakarpusē jau doties mājās.”
Kā izvērtē piemērotību
“Izvērtēšanair katram pacientam individuāla, to veic ķirurgs kopā ar anesteziologu,” stāsta I.Tračums. “Pirms operācijas jānododstandarta analīzes: asinsaina, bioķīmiskā analīze, tecēšanas-recēšanas faktors un asinsgrupa, vajadzīga arī kardiogramma un plaušu rentgens. Anesteziologs var papildus nozīmēt ehokardiogrammu, kardiologa, nefrologa vai endokrinologa konsultāciju.
Šādas operācijas neveicam, ja pacientiem bijušas vairākas abdominālas (vēdera) operācijas, saaugumu slimība, kā arī pacientiem ar smagām un neārstētām sirds un plaušu slimībām. Ja pacientam ir saaugumu slimība, operācijas laikā ir vieglāk traumējami iekšējie orgāni, jo ķirurgs saaugumu dēļ nepilnīgi pārredz vēdera dobumu. Šādi pacienti jānosūta uz stacionāru, lai veiktu operāciju klasiskā veidā, vajadzības gadījumā piesaistot dažādu specialitāšu mediķus. Runājot par plaušu un sirds slimībām, gala lēmumu par to, vai iespējams veikt laparoskopisko operāciju pēc padziļinātas konsultācijas pieņem anesteziologs, jo vēdera dobumā ievadītā ogļskābā gāze rada spiedienu uz sirdi un plaušām un to mazspējas gadījumā ir lielāks trombembolijas risks.
Žultsakmeņu slimība
“Žultsakmeņu slimības gadījumā parasti ir sūdzības par diskomfortu labajā paribē, sliktu dūšu, vēdera pūšanos, sāpju izstarojumu uz lāpstiņām vai muguru,” saka ķirurgs. “Dažkārt šīs sāpes tiek noturētas par miokarda infarkta izpausmi un cilvēks nonāk kardioloģijas nodaļā, kur viņam diagnosticē žultsakmeņu slimību. Medicīnas praksē nākas saskarties ar pacientiem, kuriem žultsakmeņi ir migrējuši kopējā žultsvadā. Viņiem novēro dzelti, drudzi un sāpes vēderā. Tas prasa nopietnāku ārstēšanu, kurā tiek iesaistīti citu specialitāšu ārsti un tā tiek definēta kā komplicēta ārstēšana. Ir gadījumi, kad sāpju lēkmes mēdz būt tik stipras, ka nākas izsaukt neatliekamo palīdzību, lai tās mazinātu. Bet slimība var noritēt arī bez simptomiem. Reizēm žultsakmeņus konstatē nejauši, veicot kādus vēdera dobuma orgānu izmeklējumus, piemēram, sonogrāfiju. Arī tad, ja simptomu nav, jācenšas šo problēmu risināt savlaicīgi. Atliekot žultakmeņu slimības ārstēšanu, ir lielāks risks, ka attīstīsies pavadošie aizkuņģa dziedera iekaisumi, kā arī var notikt žultsceļu nosprostojums ar akmeņiem– kad žultsakmens iestrēgst, nobloķējot žults atteci, pacientam sākas ādas dzelte un seko lielākas problēmas, sarežģītāka ārstēšana ar lielākām izmaksām. Jāņem vērā arī fakts, ka, cilvēkam kļūstot vecākam, ar operāciju saistītais riskspieaug, jo ir krietni lielāks blakusslimību fons.Jāpiebilst, ka žultspūslī mēdz būt arī gļotādas izaugumi – polipi, un tiem nepieciešama novērošana. Ja polipiem ir tendence augt, tad pastāv varbūtība, ka tie malignizēsies – kļūs ļaundabīgi, tāpēc žultspūslis jāizoperē.”
Dzīve bez žultspūšļa
“Pirmo mēnešu laikā pēc žultspūšļa izņemšanas vēlams mierīgs dzīvesveids, iesakām sevi saudzēt vairāk nekā iepriekš, atturēties no fiziskām aktivitātēm, no smagumu celšanas,” norāda I. Tračums. “Protams, pirmajās pēcoperācijas dienās mēdz arī saglabāties zināms jutīgums operācijas brūču vietās. Sāpju slieksnis dažādiem cilvēkiem ir atšķirīgs. Pēc žultspūšļa izņemšanas sāpes mēdz būt stiprākas, tāpēc pirmajās dienās pēc operācijas pacientiem attiecīgi nepieciešama nopietnākaatsāpināšana, ir jutīgāka labā paribe un brūču vietas, sevišķi nabas apvidus, kas tiek vairāk traumēts, jo caur to izņemts žultspūslis ar žultsakmeņiem. Dažreiz žultsakmeņi ir tik lieli, ka nākas pagarināt grezienu pat līdz 4-5 cm, līdz ar to jāliek iekšējā šuve, kas arī rada lielākas sāpes un pēcoperācijas komplikācijas,ir lielāks pēcoperācijas trūču veidošanās risks.Pirmos mēnešus pēc operācijas iesakām atturēties no trekna uztura, krēmīgām kūkām, tortēm, no alkohola lietošanas, ceptiem un kūpinātiem ēdieniem, bet tie vairāk ir profilaktiski pasākumi, kuru efektivitāti neviens tā īsti tā nav izmērījis. Dažreiz cilvēki rūpīgi ievēro diētu, bet tik un tā viņiem pēc operācijām saglabājas hroniskas sāpes labajā paribē.”
Cirkšņu trūces
“Trūces parasti veidojas cilvēkiem ar vāji attīstītiem muskuļiem iegurņa zonā, vainojamas var būt iedzimtības anomālijas,” stāsta I.Tračums. “Trūci var provocēt arī pastiprināts spiediens uz muskuļiem, piemēram, smagumu celšana, ilgstoša klepošana, grūtniecība un liekais svars. Vīriešiem trūces novēro biežāk, tās veicina lielāka fiziska piepūle, arī prostatas problēmas, kuras rada pastiprinātu spiedienu uz vēdera dobuma sienu. Sievietēm cirkšņu trūces ir daudz retāk, attiecībā pret vīriešiem tie ir tikai 10%. Lielākā daļa pacientu, vēršoties pie ķirurga, jau zina, kas tas par veidojumu, kas parādījies cirksnī. Ķirurgs to var konstatēt vienkārši apskatē, vizuāli. Vidējas miesasbūves cilvēkiem trūce ir labi redzama kā izspīlējums uz āru (“bumbulītis”), tas ir kustīgs, dažreiz guļus stāvoklī ieslīd atpakaļ, bet atkal parādās, pieceļoties stāvus vai klepojot. Cilvēkiem ar aptaukošanos to pamanīt ir grūtāk. Bieži vien trūci pacientiem atklāj ģimenes ārsti vai ķirurgi, kuri strādā ambulatorajās medicīnas iestādēs. Citreiz to konstatē nejauši, veicot sonogrāfiju vai datortomogrāfiju, kas trūces gadījumā ir visinformatīvākais izmeklējums.”
Ārsts piebilst, ka bandāžas un korsetes, kas domātas trūces slimniekiem, nespēj to izārstēt vai padarīt mazāku, bet tikai notur vietā, neļaujot trūces maisā nonākušajām zarnām velvēties uz āru, pasargā no iesprūšanas jeb inkarcerācijas. “Vīriešiem trūces saturs var noslīdēt uz sēklinieku maisiņu, manā praksē ir bijuši divi gadījumi, kad trūces maisā esošais zarnu saturs sniedzas līdz pat celim,” saka I.Tračums. “Šādi gadījumi pasliktina pacienta dzīves kvalitāti un apgrūtina arī ķirurga darbu, kad pacients tomēr beidzot saņemas meklēt palīdzību.”